Spis treści
- To urządzenie ratuje życie pacjentów. Uniwersytecki Szpital Kliniczny we Wrocławiu z kolejnym sukcesem
- To nowa era w elektroterapii na Dolnym Śląsku. Komu jest potrzebny kardiowerter-defibrylator?
- Kolejny sukces Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Jakie są perspektywy na przyszłość?
- Zobacz, jak wygląda zabieg implantacji podmostkowego kardiowertera-defibrylatora
- Jak wygląda nagły zgon sercowy?
- Jakie są przyczyny nagłej śmierci sercowej?
To urządzenie ratuje życie pacjentów. Uniwersytecki Szpital Kliniczny we Wrocławiu z kolejnym sukcesem
Uniwersytecki Szpital Kliniczny we Wrocławiu (USK) jako pierwszy na Dolnym Śląsku wprowadza nową metodę leczenia pacjentów zagrożonych nagłym zgonem sercowym. Jest to znaczący postęp w dziedzinie elektroterapii kardiologicznej, który otwiera nowe możliwości dla pacjentów z zaburzeniami rytmu serca.
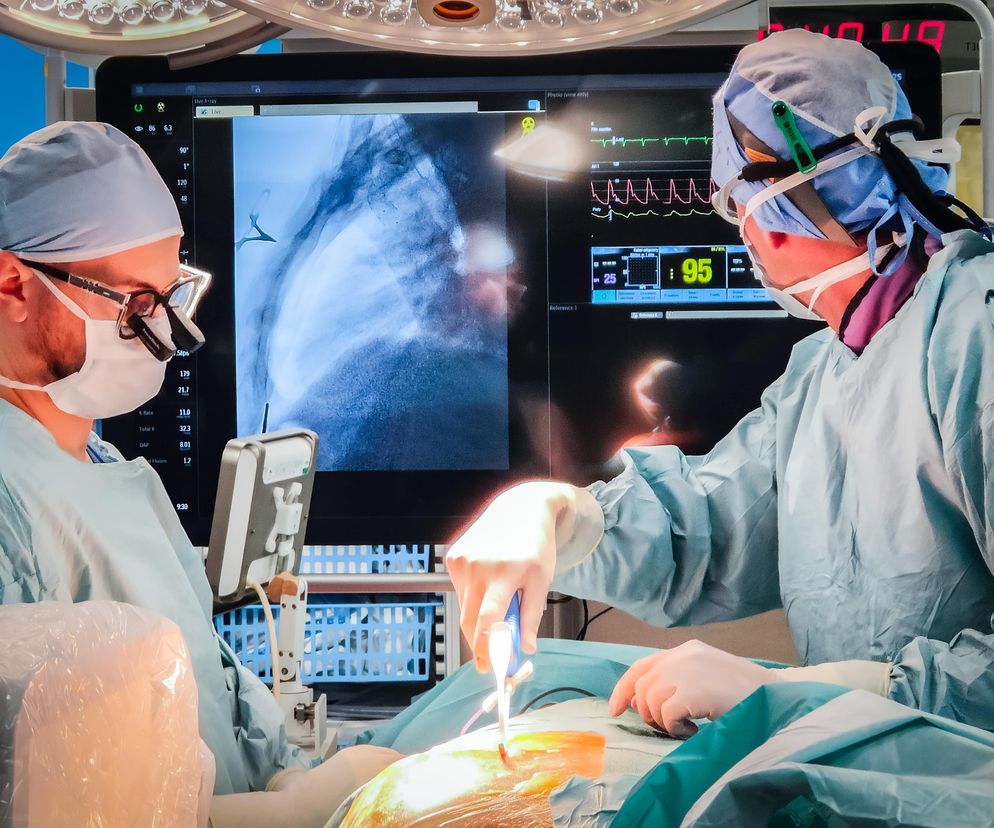
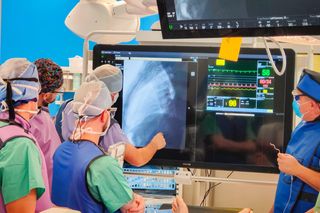
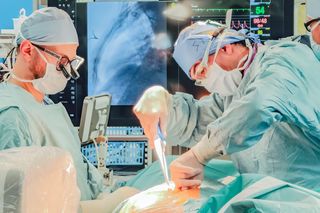
Zespół pod kierownictwem dr. Krzysztofa Nowaka, koordynatora Obszaru Zaburzeń Rytmu Serca w Klinice Kardiologii Uniwersyteckiego Szpitala Klinicznego, przeprowadził zabieg implantacji podmostkowego kardiowertera-defibrylatora. Wspomniane urządzenie ratuje życie pacjentom ze szczególnie wysokim ryzykiem nagłego zgonu sercowego z przyczyn arytmicznych. Co ważne, dotyczy to zarówno osób z zaawansowaną niewydolnością serca, jak i młodych pacjentów z genetycznymi predyspozycjami do tego typu zaburzeń.
- To są urządzenia, które w sposób ciągły 24 godziny na dobę siedem dni w tygodniu, monitorują pracę serca i w sytuacji, kiedy w sercu pojawiają się groźne dla życia tachyarytmie, czyli zbyt szybka akcja serca, to urządzenie jest w stanie taką sytuację kliniczną rozpoznać i zastosować adekwatną terapię, która polega na zresetowaniu serca prądem elektrycznym i przywróceniu właściwej pracy
tłumaczy naszemu reporterowi dr Stanisław Tubek, doktor nauk medycznych z Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Dr Krzysztof Nowak dodaje również, że implantowany system funkcjonuje jak prywatny strażnik serca.
Co ciekawe, historia kardiowerterów-defibrylatorów sięga lat 90. XX wieku. Wtedy to wprowadzono pierwsze urządzenia przezżylne, jednak mimo że ta technologia uratowała życie tysiącom pacjentów, wiązała się z pewnymi ograniczeniami i ryzykiem powikłań.
- Długotrwała obecność elektrod w układzie sercowo-naczyniowym może prowadzić do uszkodzenia zastawek czy naczyń. Szczególnie problematyczna może być konieczność wymiany elektrod, gdy stają się one niefunkcjonalne. Ten sam problem dotyczy stymulatorów serca, dlatego w naszym ośrodku od kilku lat wszczepiamy bezelektrodowe stymulatory serca
opisuje dr Krzysztof Nowak.

To nowa era w elektroterapii na Dolnym Śląsku. Komu jest potrzebny kardiowerter-defibrylator?
Wprowadzona innowacja we wrocławskim szpitalu w istotny sposób redukuje ryzyko powikłań związanych z elektroterapią.
- Nowoczesne rozwiązania w kardiologii staramy się stosować na co dzień, dlatego pierwszy w regionie zabieg implantacji podmostkowego kardiowertera-defibrylatora stanowi technologiczny krok naprzód, pozwalając na długotrwałe monitorowanie pracy serca oraz minimalizując ryzyko powikłań związanych z tradycyjnymi rozwiązaniami przezżylnymi. Dzięki tym osiągnięciom wydłużamy życie pacjentów, ale także dajemy im szansę na dalszą aktywność, co jest kluczowe w prowadzeniu efektywnej terapii w kardiologii. Tak to rozumiemy w Instytucie Chorób Serca
mówi prof. dr hab. Piotr Ponikowski, dyrektor Instytutu Chorób Serca USK i rektor Uniwersytetu Medycznego we Wrocławiu.
Co równie ważne, od kilku lat w tej placówce medycznej stosuje się podskórne kardiowertery-defibrylatory. Były one pierwszym krokiem w kierunku minimalizacji inwazyjności zabiegu. Implantowano je poza sercem, jednak kosztem krótszego o połowę czasu pracy baterii (około 6 lat) oraz braku możliwości stymulacji.
Z kolei nowo wprowadzone urządzenia podmostkowe oferują znaczące korzyści.
- W naszym ośrodku po raz pierwszy wszczepiliśmy urządzenie podmostkowe, tzn. takie, którego elektrodę wszczepiamy bezpośrednio w okolicę serca. Układy takie, choć technicznie trudniejsze do implantacji niż układy podskórne, mają niezaprzeczalne zalety w postaci długiego czasu pracy na baterii (około 10 lat), a także możliwości stymulacji antyarytmicznej
dodaje dr Stanisław Tubek.
Doktor dodaje też, w rozmowie z naszym reporterem, że urządzenia do automatycznej kardiowersji i defibrylacji są implantowane u pacjentów obarczonych szczególnie wysokim ryzykiem nagłego zgonu sercowego. Są to osoby, u których już doszło do zatrzymania układu krążenia lub też obarczonych chorobami, w których statystyczne ryzyko wystąpienia takich arytmii jest bardzo wysokie.
- Każdy przypadek jest dokładnie analizowany przez zespół specjalistów. Bierzemy pod uwagę nie tylko wskazania medyczne, ale również styl życia pacjenta, jego wiek i preferencje. To pozwala nam dobrać najbardziej odpowiednie rozwiązanie.
podkreśla dr Tubek.
Proces kwalifikacji obejmuje również:
- szereg badań diagnostycznych;
- szereg konsultacji specjalistycznych;
- analizę historii choroby.
Pozwala to dobrać urządzenie odpowiednie dla potrzeb pacjenta tak, żeby osiągnąć jak największe korzyści przy jak najmniejszym ryzyku.
Kolejny sukces Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Jakie są perspektywy na przyszłość?
Wprowadzenie nowej metody poszerza spektrum możliwości terapeutycznych dostępnych dla pacjentów kardiologicznych na Dolnym Śląsku. Dzięki zwiększeniu dostępności metod diagnostycznych, w tym badaniom genetycznym, czy rezonansowi serca, rośnie liczba młodych pacjentów z zidentyfikowanymi predyspozycjami do występowania groźnych dla życia zaburzeń rytmu serca, którzy często nie przejawiają żadnych wcześniejszych objawów tego typu choroby.
Podmostkowe kardiowertery-defibrylatory stanowią odpowiedź na potrzebę długoterminowej i bezpiecznej ochrony przed zagrażającymi życiu zaburzeniami rytmu serca.
- To rozwiązanie szczególnie korzystne dla młodszych pacjentów, którzy potrzebują wieloletniej ochrony przy zapewnieniu wysokiego komfortu życia i możliwości bezpiecznego kontynuowania życia zawodowego. Długi czas działania baterii i możliwość stymulacji antyarytmicznej czynią te urządzenia bardzo praktycznym wyborem
zauważa dr Nowak.
Zespół Pracowni Elektrofizjologii Inwazyjnej USK we Wrocławiu, ściśle współpracując z kardiochirurgami Instytutu Chorób Serca, planuje już kolejne zabiegi z wykorzystaniem tej innowacyjnej metody. Lekarze przewidują, że w ciągu najbliższego roku kilkudziesięciu pacjentów może skorzystać z nowej technologii.
Zobacz, jak wygląda zabieg implantacji podmostkowego kardiowertera-defibrylatora
Jak wygląda nagły zgon sercowy?
Nagły zgon sercowy często nazywany jest też nagłą śmiercią sercową. Jest to nieoczekiwany zgon, który poprzedza utrata przytomności. Częściej stwierdzana jest u mężczyzn niż u kobiet. Dochodzi do niej u osób z chorobą serca, która została wcześniej rozpoznana lub była utajona.
Wyróżnia się dwa okresy zwiększonego ryzyka wystąpienia nagłej śmierci sercowej: od pierwszego do szóstego miesiąca życia oraz od 45. do 75. roku życia.
Charakterystyczne cechy nagłej śmierci sercowej to:
- nagła - upływa mniej niż godzina od momentu pojawienia się dolegliwości do zgonu;
- sercowa - istnieją różne przyczyny nagłych zgonów (np. udar mózgu, masywny zator tętnicy płucnej, pęknięcie tętniaka aorty), jednakże do nagłej śmierci sercowej prowadzą patologie sercowe. Stanowi ona nawet 80-90 proc. wszystkich nagłych zgonów;
- nieoczekiwana - dochodzi do niej u osób, które chorowały na serce, ale ich stan był stabilny. Może także mieć miejsce u osób, które nie miały wcześniej rozpoznanej choroby serca.
Nagły zgon sercowy występuje najczęściej w godzinach porannych, między 7:00 a 11:00.
Jakie są przyczyny nagłej śmierci sercowej?
Zdecydowana większość przypadków (około 80 proc.) nagłej śmierci sercowej spowodowana jest chorobą niedokrwienną serca oraz zawałem mięśnia sercowego. Znacznie rzadziej występują takie przyczyny, jak:
- migotanie komór;
- kardiomiopatie;
- choroby genetyczne;
- zaburzenia przewodzenia przez węzeł przedsionkowo-komorowy;
- chorobę węzła zatokowego;
- pęknięcie tętniaka lewej komory serca lub aorty;
- tamponadę serca;
- nieprawidłowe odejście tętnic wieńcowych;
- zwężenie zastawki aorty;
- częstoskurcz komorowy typu torsade de pointes (tzw. balet serca);
- wrodzone wady serca, w tym tetralogię Fallota;
- zastoinową niewydolność serca.